1.大動脈弁狭窄症について
大動脈弁は心臓から全身に血液を送っている大動脈の起始部(根元)にある3枚の弁であり,いったん心臓から送られた血液が心臓に逆流するのを防ぐ役割をしています。大動脈弁狭窄症とは,この3枚の弁が動脈硬化などで硬くなり,可動性が低下することによって弁の開口部分が極端に狭くなった状態をいいます(図1)。このような状況では,心臓から十分な血液を全身に送り出すことが困難となり,心臓の負担が増大してしまいます。そして,ついには心不全や狭心症,失神などの症状をひきおこす原因になってしまうのです。そのような症状が出現すると,その後の生命予後は急激に悪くなるため,早急な治療が必要です(図2)。
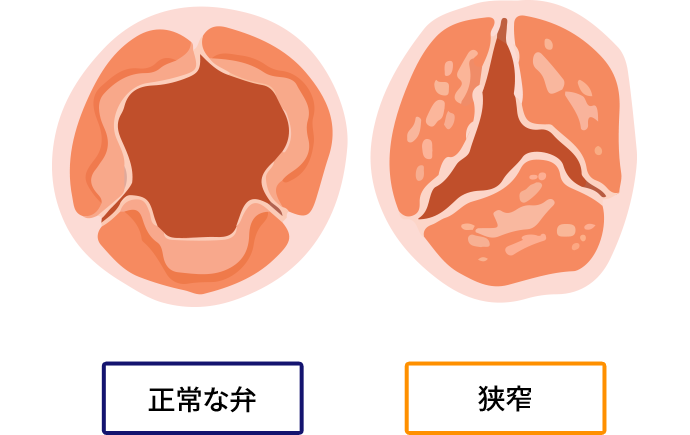
図1.正常な大動脈弁(左)と大動脈弁狭窄症の弁(右)
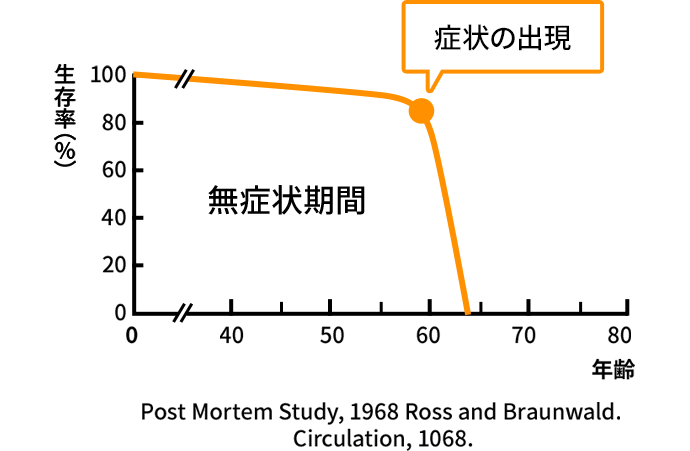
図2.大動脈弁狭窄症患者さんの生存率の経時的推移
2.経カテーテル大動脈弁留置術(TAVI)について
これまで,大動脈弁狭窄症に対する根本的な治療法は外科手術(外科的大動脈弁置換術:SAVR)しかありませんでした。しかし,この治療法は全身麻酔の下で開胸し,人工心肺装置を用いるなど体への侵襲が大きいという問題点がありました(図3)。
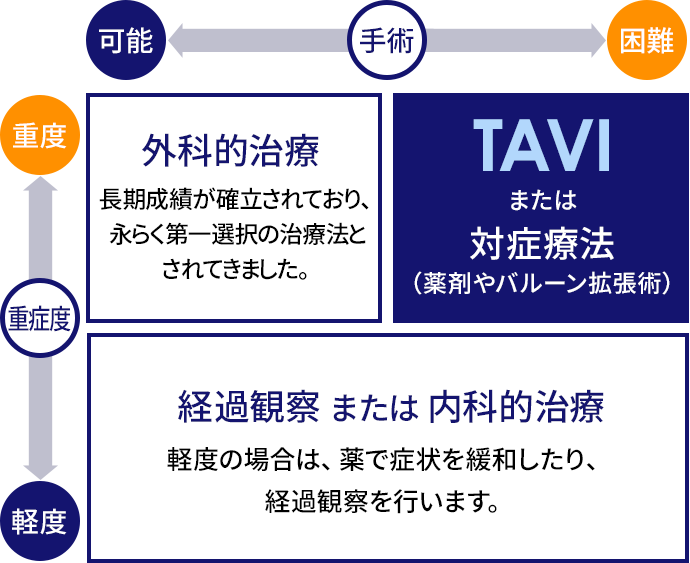
図3.大動脈弁狭窄症の重症度と手術リスクによる治療法の選択
これに対して「経皮的」とは,いわゆる外科手術のように開胸するのではなく,「カテーテル」と呼ばれる筒状の医療器具を挿入し,からだの内部からアプローチする方法のことをいいます。経カテーテル大動脈弁留置術とは,心臓が鼓動している状態で,バルーン(風船)の周りに鉛筆ほどの太さで折りたたまれた人工弁(生体弁)を拡張することで新しい弁を留置する治療法です(図4)。
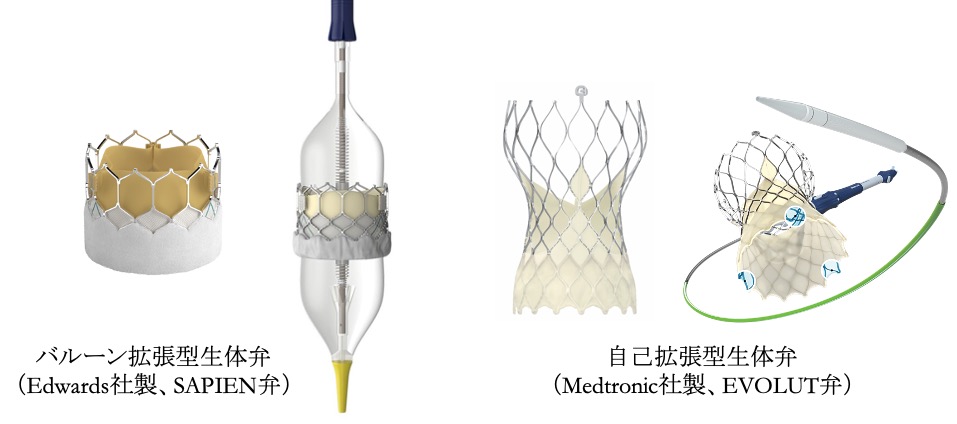
図4.バルーン拡張型生体弁(左)と自己拡張型生体弁(右)
心臓以外の合併症をお持ちであったり,体力の弱っていらっしゃるご高齢の患者さまでは,外科手術ができない,あるいは手術を行っても術後の経過が思わしくない場合があります。TAVIは2013年(平成25年)から日本でも保険適応として行えるようになった新しい治療法です。しかし海外ではすでに10万人以上の患者さまがTAVIによる治療を受け,外科手術と変わらない治療成績が報告されています。
TAVIでは,外科手術のように胸に大きな傷が残ることもなく,
3.治療・手技の実際について
TAVIでは多くの場合,足の付け根の血管からアプローチし大動脈を通って大動脈弁に到達する方法(経大腿動脈アプローチ)で行われます。もしこの方法が適さない場合には,別の部位からカテーテルを挿入して大動脈弁に到達する方法(経鎖骨下動脈,直接大動脈,あるいは心尖部アプローチ)もありますが,小開胸など外科的な処置が必要となります。
経大腿動脈アプローチ
そけい部(股の付け根)には大腿動脈・大腿静脈とよばれる太い血管があります。ここからガイドワイヤーとよばれる金属製のワイヤーをまず体内に挿入します。このガイドワイヤーに沿わせることで安全に血管の内部にカテーテルを挿入することが可能になります。大腿動脈から慎重に大動脈までカテーテルを進めて、狭くなった大動脈弁の隙間にガイドワイヤーを通過させて心臓の内部(
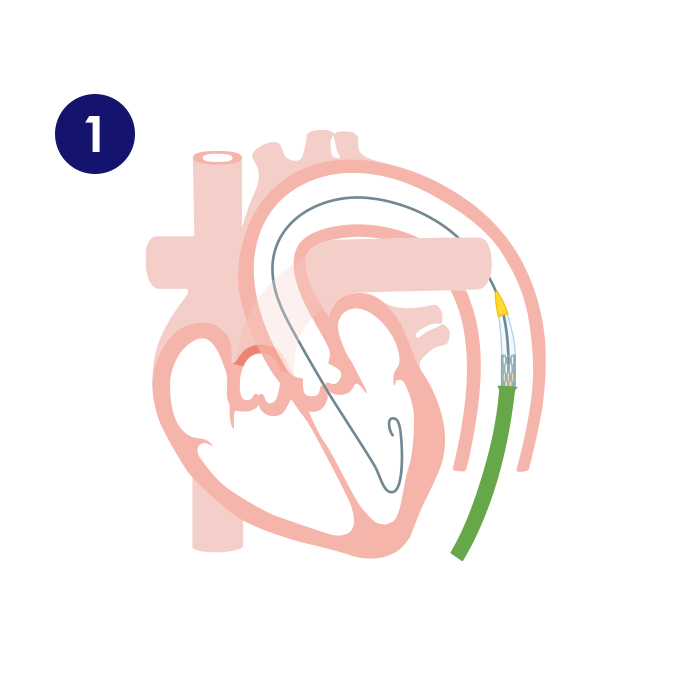
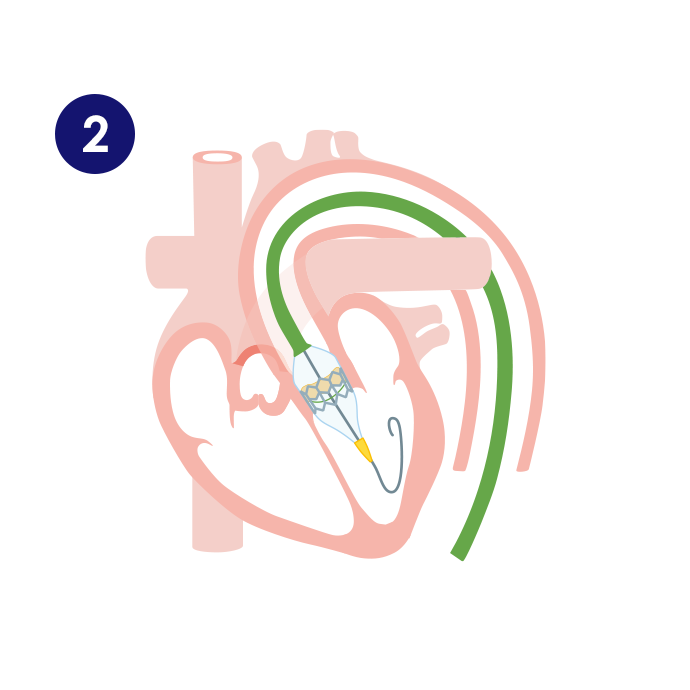
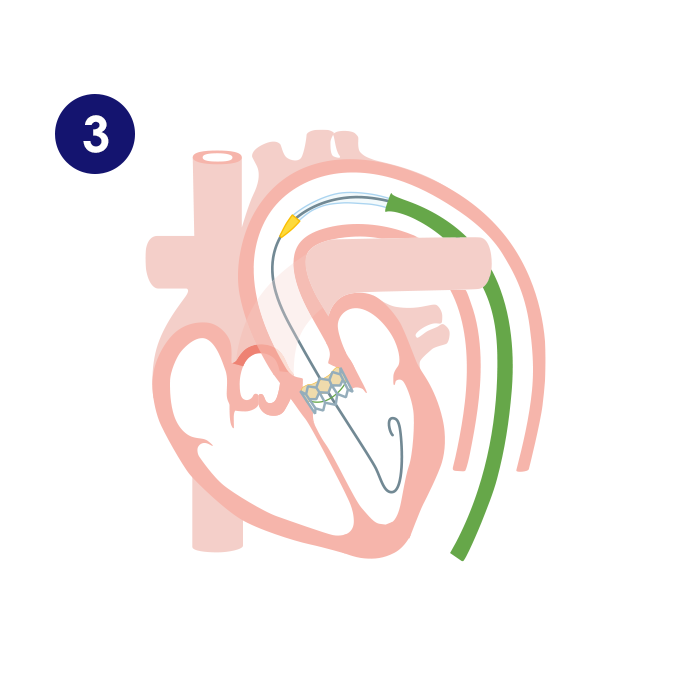
4.この治療の長所と短所について
長所(治療法の良い点)
TAVIは人工心肺装置を使用せずに治療が可能であり,通常の外科手術に比べて,侵襲(からだへの負担)が少ない点があげられます。したがってご高齢の患者さまや,心臓以外の病気で外科手術が行えないようなリスクの高い患者さまにも一定のメリットがあると考えられます。術後経過が良好であれば,通常1週間程度での退院が可能となります。
短所(治療法としての限界)
外科手術と比べてTAVIはまだ新しい治療法ですので,長期的な安全性と有効性についてはまだ十分に検討されていません。しかし最近の欧米からの報告では少なくとも術後5年間の人工弁の耐久性については確認されています。また,人工弁の留置がうまくできなかった場合や重篤な合併症がおきた場合には,途中で外科手術へ移行しなければならない場合もあります。
5.現時点でTAVI治療の適応にならない患者さま
- 心臓以外の病気で1年以上の生存が期待できない方
- 極めて
脆弱性 の高い方(寝たきりに近い方など) - ご自身の病気や治療について理解することが難しい方
6.当院のハートチーム,治療設備について
TAVI治療を行うにあたって,患者さまの状態を正確に評価して,質の高い術前検査を行うことはとても重要です。それによって,安全かつ正確に治療を行うことができるばかりでなく,生じうる合併症を事前に予測することができ,万が一の事態にも迅速に対応することができるからです。当院では循環器内科医・心臓血管外科医・麻酔科医・心エコー医・専門技師・看護師からなる専門のTAVIハートチームを構成しており,チームとして日々患者さまの検査と治療にあたっています。カンファレンス(症例検討会)は毎週定期的に行っており,ここでは職種に関係なく,それぞれが平等な立場で活発に意見を交わしています。
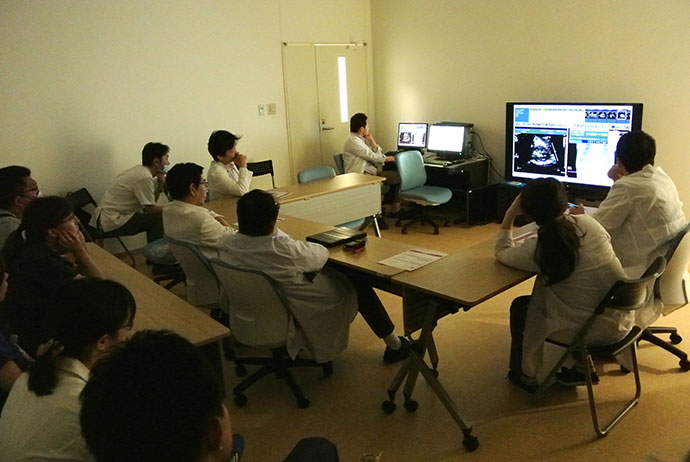
図5.当院のハートチームによる定期カンファレンス(症例検討会)
当院の治療設備は国内でも他に類のない,計5室のハイブリッド手術室(手術台とエックス線透視装置を同室に備えた手術室)のうちの1室を使用しています。厳しい施設基準をみたす空気清浄度(クリーン度)と最新鋭の設備を備え,常に万全の体制で治療に臨んでいます。また,術後の経過観察を行う集中治療室(ICU, CCU)を含めた新病棟も平成27年5月より稼働しています。
このようにして,当院は2015年(平成27年)2月に東海北陸地域7県内の大学病院として初めてのTAVI実施施設認定を受け,以後積極的にTAVI治療を行っております。
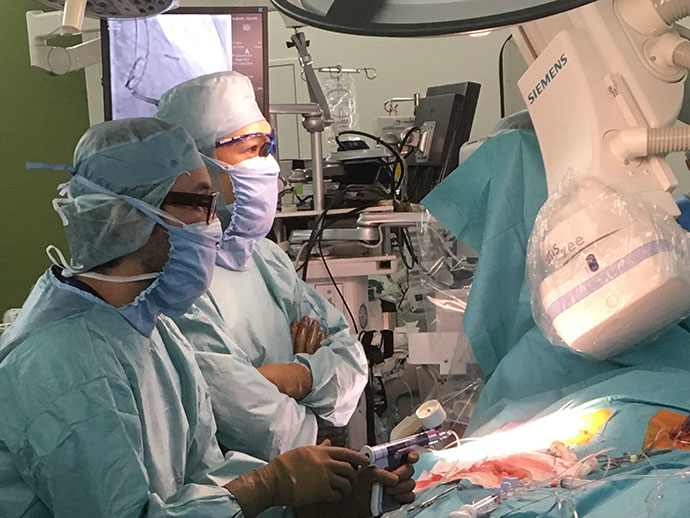
図6.経大腿動脈アプローチでTAVI治療を行っている様子
7.当院でのTAVIの治療成績について
当院ではこれまで約400例のTAVI手術を行ってまいりましたが,手術成功率は99%であり,術後30日以内の死亡率は0.5%と良好な成績を収めております。何よりも安全な手術を心がけ,ハートチーム一丸となって治療にあたっております。
8.治療までの流れについて
まず,診療情報提供書(紹介状)をご用意いただき,窓口となる当院循環器内科の外来を一度受診ください(http://www.fujita-hu.ac.jp/HOSPITAL1/doctor-table/table2/index.html)。通常は2-3日間程度の検査入院をしていただいて集中的な術前検査を行いますが,すでにある程度の術前検査を他の病院でして頂いている場合には,必ずしもその必要はありません。その後,患者さまの状態や検査結果をハートチームで十分に検討した上で,患者さまにとって最適な治療法をご提案させて頂きます。ご質問やご不明な点があれば,どうぞ遠慮なく外来でお尋ねください。